今の病院は土地柄なのか総合受付に問題があるのか、整形外科疾患の患者がたくさん皮膚科に案内されてくる。
これが結構厄介で、ある程度他科疾患を知っておかなければ対応が難しい。
今回皮膚科の教科書には載っていないが、皮膚科を受診する他科疾患について書いてみる。
他科疾患であっても「多分このあたりの疾患だろう」というくらいは知っておくことは大事である。
完全に診断に至らなくても、「多分このあたりの疾患で、鑑別はAとBだろう」ということくらいわかれば、コンサルトが必要なのか、何科にするのか、自分でフォロー可能なのか自信をもって判断できるようになる。
Fever 発熱について我々が語るべき幾つかの事柄
とにかく困る偽痛風
一番困ったのが偽痛風。
足関節の発赤と痛みがあり皮膚科受診。炎症所見も高く、蜂窩織炎の診断で入院させたが治りが悪い。これが偽痛風である。
偽痛風(ピロリン酸カルシウム結晶沈着症)
・ピロリン酸カルシウム結晶が沈着して起こる関節炎
・高齢者に多く、膝関節、足関節のような大関節に好発
・39℃以上の発熱や白血球増多、CRPの上昇(10以上)を伴う症例もある
・レントゲン上の石灰化、関節液中の結晶で診断
・治療はNSAIDs
綜合臨牀 59(2): 281-286, 2010.
月刊薬事 58(5): 985-990, 2016.
見た目と血液検査では鑑別は困難だ。
レントゲンの石灰化がなかったり、関節液検査が陰性になったりする場合もあり、整形外科の先生でも迷うことがあるそうだ。
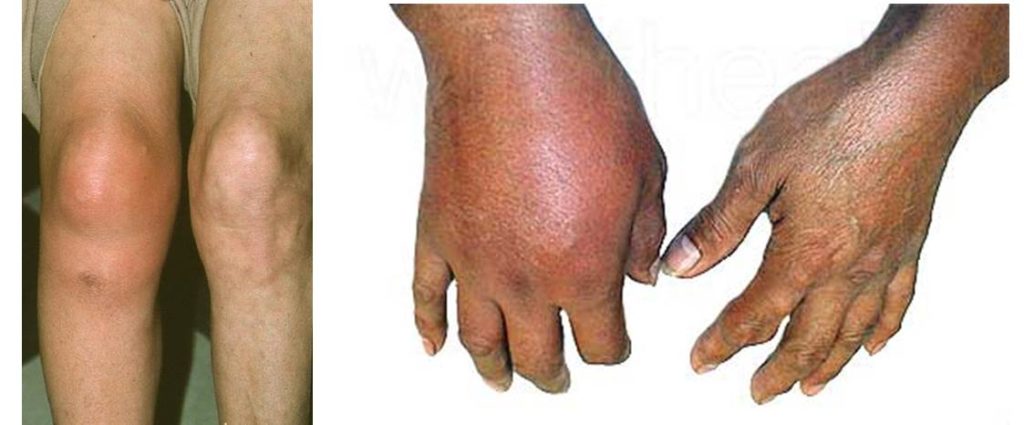
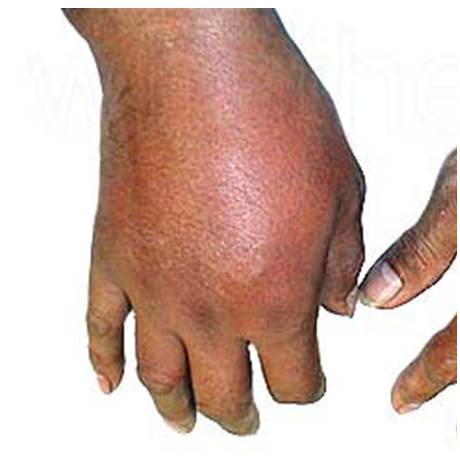
立て続けに、手背の腫脹・発赤を主訴とした高齢者が受診されました。
単純X線像では手関節内に石灰化を認める方と認めない方が居ました。血液生化学データは、いずれもCRPが二桁でWBCは10000程度でした。
このようなケースでは蜂窩織炎なのか結晶性関節炎なのか、判断に苦しみます。
皮膚科医が鑑別することは難しいように思う。
(OMICS International)
膝の方は分かりそうだが、手の方はどうだろうか。
他科から「蜂窩織炎でしょう、皮膚科で入院させてください」といわれても、「違います」とは言いがたいと思う。レントゲンで石灰化がなければお手上げである。
症例1:蜂窩織炎で歩行困難
症例1
救急室から、蜂窩織炎で入院加療が必要な人がいるとの連絡がありました。
「88歳女性、主訴は右足痛での歩行困難です。」
その瞬間思わず「本当に蜂窩織炎かい?」と問い詰めてしまいました。
このパターンも結構多い。当直医が蜂窩織炎と診断して、すでに皮膚科患者として入院しているってこともある。
こういうときに「これは偽痛風では?」とコメントできることが大事である。これが分からなければドツボにハマってしまう。
蜂窩織炎は皮膚の炎症なので、痛くて歩けないということはまずない。
蜂窩織炎は皮膚の感染なので、皮膚を触ると痛みを訴える人はいますが、痛くて歩けないというのはないです。
もし本当に痛みで歩けなくなっているのなら、壊死性筋膜炎や、外傷での骨折、もしくは偽痛風など結晶誘発性関節炎などを考えます。
この患者さんは、始まっていた抗菌薬は中止し、NSAID内服で入院としました。
症例2:発熱と下腿の腫脹で救急搬送
症例2
発熱と下腿の腫脹で救急搬送された超高齢者(疎通不能)。
循環器科、呼吸器科、皮膚科等々ひとしきり「うちじゃない」とされ、困った救急医に呼ばれた総合内科医が膝関節の偽痛風を診断した。
Fever 発熱について我々が語るべき幾つかの事柄
こういう場合でも明らかに発赤と熱感があれば「うちじゃない」とは言い難い。
救急を担当する若手内科医の合言葉は「発熱は肺炎、尿路感染、蜂窩織炎」。皮膚に赤みがあれば皮膚科に紹介すればよいというのがルールらしい。
こちらもせめて「蜂窩織炎じゃなくて偽痛風じゃないでしょうか?」くらい言えるようになりたいところである。
どうしても分からない時はNSAIDsを併用して両方の治療を行う。

偽痛風の鑑別法
蜂窩織炎と偽痛風の鑑別のポイントは、可動時の疼痛。
蜂窩織炎は皮下の炎症であるから関節の他動的運動では疼痛は増強しない。
治療 88(11): 2681, 2006.
偽痛風は関節の痛みであるため、能動的に動かしても、他動的に動かしても痛みが強まるそうだ。
一方関節外の痛みである蜂窩織炎では他動的にゆっくり動かすと痛みの悪化がなかったり、一定の方向に動かすときのみ痛みが強まる。
この原則を大事にしたい。
つづく
▼それは皮膚科じゃないですよという病気▼



コメント